در قسمت فیزیولوژی میخواهیم درباره مباحث هیپوونتیالسیون، VQ missmatch و شانت صحبت کنیم. همانطور که میدانید کار سیستم تنفسی جابجا کردن O2 و CO2 است. در اینجا ما با فشار این دو گاز سروکار داریم و فشار هر گازی در یک محفظه بسته به درصد حجمی آن گاز در آن محفظه بستگی دارد. در جو 760mmHg فشار اتمسفریک داریم که از مجموعه ی فشار گازهایی که این جو را تشکیل میدهند، تشکیل شده بنابراین فشار سهمی هر گازی به مقدار حجمی آن گاز در جو بستگی دارد. 54 هوا از گاز نیتروژن و )%21( 51 آن از گاز اکسیژن تشکیل شده بنابراین فشار سهمی O2 )در جو( برابراست با 150-.)760 × 21%( 160 mmHg هر چه از سطح دریا باالتر برویم، فشار اتمسفری کاهش پیدا میکند بنابراین فشار O2 هم کاهش می یابد؛ در واقع هر چه باالتر می رویم، ارتفاع ستون جو که باعث ایجاد فشار در سطح دریا میشود، کم شده در نتیجه فشار کاهش می یابد.
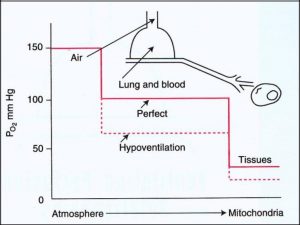
فشار O2 که در جو 150 mmHg است، وقتی از طریق سیستم تنفسی وارد ریه میشود به 100 mmHg میرسد که این کاهش یک مقداری بدلیل بخار آب و یک مقداری هم بدلیل فشار CO2 است؛ یعنی CO2 که از خون می آید وارد آلوئول میشود و بخار آبی هم که از سطح سلول های اپیتلیال تبخیر میشود، در داخل آلوئول ها وجود دارد؛ در نتیجه وجود این هواها درون آلوئول ها باعث میشود که فشار سهمی O2 از 150 در جو به 100 برسد. 2( با 2 متفاوت است.(
)داخل پرانتز : فشار اشباع بخارآب 47mmHg است. یعنی اگر محفظه ای با بخارآب اشباع شود، فشار بخار آب در آن محفظه 47 است.(
دوباره وقتی O2 وارد خون میشود، فشارش به 95mmHg میرسد. )گازها از جایی که فشارشان بیشتر است به جایی که فشار کمتر است جابجا میشوند؛ یعنی از آلوئول که فشار 100 O2 است به خون فشارش 95 است جابجا میشود.( O2 در خون با هموگلوبین باند شده )البته مقداری از آن هم در خون حل میشود( و سپس به سمت بافت ها منتقل میشود. در بافت O2 از Hb جدا شده و وارد مایع میان بافتی شده و از آنجا به سلولهای بافت ها میرسد. در سطح بافت ها فشار O2 در حد 32mmHg میشود. )پس O2 از یک فشار 150 در اتمسفر به یک فشار 32 در حد میتوکندری میرسد تا در نهایت در میتوکندری و در چرخه کربس ATP تولید کند.(
در موتورهای مکانیکی وقتی احتراق صورت میگیرد و انرژی تولید میشود، گاز CO2 تولید شده و سایر محصوالتی که در این فرایند ایجاد میشوند، از طریق اگزوز موتور خارج میشوند، ولی سیستم تنفسی یک سیستم یکطرفه است؛ بدین معنی که متابولیت های حاصل از تنفس )CO2( دوباره به همان سیستمی برمیگردند که مواد اولیه را می آورد و ورودی و خروجی آن یک جاست. CO2( هم دوباره به همان هوای آلوئولی وارد میشود.(
برای محاسبه فشار سهمی O2 در آلوئول یک فرمول داریم: : 2 ( درصد سهمی )O2
2 = 2( − 2 ) − 0.8 2
برای مثال در سطح قزوین فشار اتمسفر حدود 670mmHg، فشار بخارآب هم 45mmHg، درصد سهمی O2 در حالت عادی %21 و فشار CO2 هم 40mmHg است.بر اساس فرمول باال فشار سهمی O2 در آلوئول تقریبا 81 میشود. اگر در کنار دریا در نظر بگیریم که فشار هوا 760mmHg است، این عدد تقریبا نزدیک 100 در می آید. )پس ما فشار آلوئوالر O2 را 100mmHg در نظر میگیریم.(
حال اگر به هر دلیلی مقدار CO2 در محفظه تهویه ما باال برود، فشار O2 در آلوئول کاهش می یابد. مثال اگر فشار CO2 به 80 برسد، فشار O2 به 60 میرسد. در واقع در اینجا هیچ اتفاقی برای O2 که تنفس میکنیم یا آپارات سیستم تنفسی ما نیفتاده و فقط برای اینکه 2 ما باال رفته و بدن نتوانسته CO2 را بخوبی دفع کند، فشار O2 کاهش پیدا کرده و در نتیجه O2 که میتواند وارد خون شود هم کاهش پیدا میکند مثال فشار O2 در خون به 55 )که در حالت عادی این فشار 95 بود( میرسد و هیپوکسی ایجاد میشود.
در واقع به هر عاملی که باعث شود 2 در خون و در آلوئول باال برود، هیپوونتیالسیون آلوئوالر میگویند یعنی یک اشکالی در ونتیله کردن آلوئول وجود داشته که CO2 نتوانسته دفع شود.
همانطور که در شکل هم میبینید، به هر علتی هیپوونتیالسیون اتفاق بیفتد، فشار O2 داخل آلوئول کاهش یافته و در نتیجه فشار O2 در بافت هم کاهش پیدا میکند )20mmHg( و بافت دچار هیپوکسی میشود.
اما چه عللی میتوانند هایپوونتیالسیون ایجاد کنند؟
هر چیزی که باعث شود که مکانیسم دم و بازدم مختل شود. یعنی در حالت طبیعی برای تنفس باید مغز، ساقه مغز، Anterior tract، جانکشن عصب به عضله، خود عضله، قفسه سینه و راه های هوایی همه باید سالم و باز باشند. اگر به هر دلیلی در هر جایی از این سیستم اشکالی وجود داشته باش، هایپوونتیالسیون اتفاق می افتد.
-1 مثال وقتی فرد تریاک یا اوپیون مصرف کرده، فعالیت مرکز تنفسی کم شده و دستور تنفس داده نمیشود. )در حالت عادی در هر فرد در هر دقیقه 14 بار تنفس با حجم 500ml انجام میشود. یعنی در هر دقیقه 7 لیتر هوا را جابجا میکند.( در این افراد که اوپیون مصرف کرده اند تعداد تنفس از 14 بار در دقیقه به 7 بار میرسد و در نتیجه 2 آن هم با همان نسبت )یعنی اگر تهویه نصف شود، فشار CO2 دو برابر میشود( کاهش می یابد یعنی به 80mmHg میرسد.
-2 در قسمت بصل النخاع مثال اگر فرد یک CVA در ساقه مغز کرده باشد و فعالیت مرکز تنفس در بصل النخاع دچار مشکل شده باشد هم فشار CO2 باال میرود.
-3 بیماری که Ant. Tract اش آسیب دیده باشد، بیماری که ALS دارد )بیمار تنفس موثر ندارد(، بیماری موتور نورون دارد هم این اتفاق می افتد.
-4 در بیماری های جانکشن عصب به عضله مثل میاستنی گراویس، بیمار دچار هایپوونتیالسیون میشود.
-5 بیماری خود عضله مثل دوشن، بکر
-6 بیماری هایی که قفسه سینه را درگیر میکنند مثل بیماری که کایفواسکولیوز یا اسپوندیلیت انکیلوزان دارد، جدار قفسه سینه آن کمپلیانسی را که باید داشته باشد، ندارد و برای جابجا کردن قفسه سینه باید فشار بیاورد بنابراین بعد از مدتی خسته شده و این کار را نمیکند. یا فردی که چاقی دارد و بیشتر وزنش در قسمت شکم و قفسه سینه است، به دیافراگم اجازه نمیدهد که به پایین بیاید.
-7 بیماری های انسدادی راه های هوایی )COPD( که اجازه نمی دهد که 7 لیتر هوا در دقیقه بتواند جابجا شود.
پس ما هایپوونتیالسیون را بعنوان یکی از مکانیسم های عمده ایجاد کننده هیپوکسی می شناسیم.
)آسم هم در مراحل انتهایی، زمانی که بیمار خسته میشود باعث ایجاد هایپوونتیالسیون میشود ولی در زمانیکه بیمار تنفس میکند برعکس است و بخاطر دیسترسی که برای بیمار ایجاد میکند، rate تنفس باال رفته و حجم تنفس افزایش پیدا میکند. بیمار مجبور است تنفس های عمیق انجام دهد و هوا را به داخل میفرستد اما نمیتواند آنرا خارج کند.(
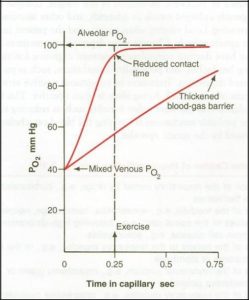
قلب در هر دقیقه 70 بار میزند و در هر بار هم 75cc از خون را پمپ میکند پس به ازاء هر ضربانی 0.75 S وقت دارد که در کنار هوا )درون آلوئول ها( قرار بگیرد. با این حال سیستم تنفسی ما انقدر کارآمد هست که در 0.25 S خون را اکسیژنه میکند )بدلیل نازک بودن سیستم آلوئولوکاپیالری و کارآمد بودن( یعنی وقتی خون یک سوم مسیر را طی کرده، اکسیژنه میشود.
وقتی فردی فعالیت ورزشی میکند و ضربان قلبش را به 3( 200 برابر( میرساند، زمانیکه خون میتواند از آلوئول ها عبور کند به 31 میرسد یعنی همان 0.25 S که گفتیم در این زمان هم بدن ما توانایی آن را دارد که خون را اکسیژنه کند و ما دچار هیپوکسی نشویم ولی اگر به هر دلیل ضخامت غشاء آلوئولوکاپیالری افزایش پیدا کند، مثال در بیماریهای ILD که در داخل فضاهای بینابینی رسوب فیبرین داریم و ریه سفت میشود، در فرایند انتشار اختالل ایجاد میکند؛ این افراد در حالت عادی مشکلی ندارند )هیپوکسی ایجاد نمیکند( اما به محض اینکه فرد فعالیت میکند و ضربان قلبش باال میرود، چون ذخیره تنفسی ندارد دچار تنگی نفس میشود. پس یکی از راه هایی که به کمک آن میتوانیم بفهمیم چه مقداری از ظرفیت تنفسی بیماری که دچار ILD است، کاسته شده، از فرد میخواهیم که راه برود و بر اساس میزانی که فرد میتواند طی کند و فعالیت کند و ضربان قلبش را باال ببرد میتوانیم متوجه کاهش ظرفیت تنفسی بیمار شویم.
)حداکثر ضربان قلبی که یک فرد میتواند داشته باشد 220 − = یعنی در یک فرد 30 ساله ضربان قلب تا 190 تا میتواند افزایش پیدا کند.( همانطور که در شکل مقابل هم مشخص است، )در نمودار باالیی( در 0.25 S فشار O2 از 40 به 100 میرسد و خون اکسیژنه میشود و باقی زمان را در استراحت است ولی در فردی که ضخامت غشا آلوئولوکاپیالری افزایش پیدا کرده )نمودار پایینی(، زمان بیشتری نیاز است تا فشار O2 از 40 به 100 برسد.
مکانیسم دیگری که میتواند هیپوکسی ایجاد کند، شانت است.
شانت به این معنی است که خونی که بدون اکسیژن )کم اکسیژن( است، بجای اینکه در کنار بافت آلوئولر قرار گرفته و اکسیژنه شود، مسیر را بای پس میکند و بدون اکسیژن گیری عبور میکند. نهایتا گفته میشود که خون اکسیژنه با خون بدون اکسیژن مخلوط میشود.
شانت را در AV malformation )آرتریوونول( داریم که ممکن است در مغز و نیز در ریه وجود داشته باشد که یک نقص مادرزادی در جدار عروق است، یعنی بجای اینکه ونول تبدیل به مویرگ و سپس آرتریول شود، از ونول تبدیل به آرتریول میشود و یک حوضچه ای از خون تشکیل میشود که در تماس با اکسیژن نیست.
یک شانت فیزیولوژیک هم داریم. همانطور که گفتیم مقداری از خون سیستمیک توسط شریان های برونکیال جدار ریه را خونرسانی کرده و در نهایت به خونی میریزند که توسط وریدهای پولمونری به قلب میروند یعنی وارد خون اکسیژنه میشوند. پس ما حدود %2-1 شانت فیزیولوژیک داریم.
جای دیگری که ما شانت داریم، در congenital cyanotic heart disease )بیماریهای سیانوتیک مادرزادی قلب( است که در آن خون اکسیژنه از طریق سوراخی که در دیواره بطن وجود دارد، مستقیما به خون سمت چپ قلب میریزد. )اگر خون از سمت چپ قلب به سمت راست بریزد، شانت ایجاد نمیشود اما ممکن است که به تدریج فشار سمت راست قلب باال برود و فشار از سمت چپ بیشتر شود که در این حالت خون از سمت راست به سمت چپ رفته و شانت ایجاد میکند.(
حاال ببینیم چگونه در قالب اعداد و ارقام این اتفاق می افتد؟
اکسیژن در خون به صورت باند با هموگلوبین حمل می شود و اینطور نیست که به صورت حباب گاز باشد.
CaO2= 1.34 × Hgb × SaO2 + 0.003×P O2
=P O2 فشار اکسیژن content of =CaO2 saturation of oxygen=SaO2
oxygen
=Hgb غلظت هموگلوبین
اگر هموگلوبین را 15 در نظر بگیریم و فرض کنیم هموگلوبین صد در صد با اکسیژن اشباع شده است و فشار اکسیژن در سطح آلوئول هم 100 است:
CaO2= 1.34 × 15 × 100 + 0.003×100= 21+0.3=21.3
در واقع P O2 نقشی در حل کردن اکسیژن در خون ندارد زیرا اثر آن خیلی اندک است. ) 0.3 در مقابل )21 فشار اکسیژن حتی اگر 1000 هم باشد 10( برابر( باز هم تاثیر چندانی ایجاد نمی کند. بخش اصلی اکسیژن خون توسط هموگلوبین حمل می شود. باند شدن هموگلوبین با اکسیژن از منحنی Oxygen dissociation curve تبعیت می کند:
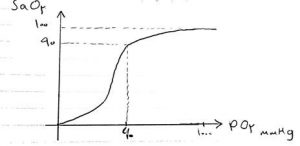
در این منحنی دو نقطه ی عطف وجود دارد. وقتی فشار اکسیژن 60 باشد saturation آرتریول 90 درصد می شود. اگر فشار اکسیژن بیشتر از 60 شود مثال تا 1000 هم افزایش یابد ، saturation نهایتا 100 می شود. ولی اگر فشار اکسیژن از 60 کمتر شود saturation به شدت افت می کند و وقتی saturation افت کند مقدار اکسیژنی که خون با خود حمل می کند به شدت کاهش می یابد. مثال اگر saturation از 100 به 75 کاهش یابد میزان اکسیژن خون از 21 به 15 کاهش می یابد.
در خون شریانی هموگلوبین 100 درصد با اکسیژن باند می شود. Saturation اکسیژن در ورید ها 75 درصد است. . وقتی خون شریانی از بافت ها عبور می کند 25 درصد از اشباع آن کاسته می شود. به ازای هر 100 سی سی خون 6mg اکسیژن تحویل بافت داده می شود. سپس خون با 75 Saturation درصد در آلوئول 100 درصد اشباع می شود و 6mg/dl اکسیژن تحویل بافت داده می شود. فشار اکسیژن در بافت 32mmHg است و وقتی خون کنار بافت قرار می گیرد Unload می شود و Saturation آن به 75 درصد می رسد. همه ی این قصه هارو گفتیم تا برسیم به شانت. در شانت خونی که 21 mg/dl اکسیژن دارد با خونی که 15mg/dl اکسیژن دارد مخلوط می شود. به نسبتی که شانت وجود دارد مقدار اکسیژن هموگلوبین کاهش می یابد. در خون شریانی 21mg/dl اکسیژن و در خون وریدی 15 mg/dl اکسیژن داریم. در آلوئول فشار اکسیژن 100 است پس sat اکسیژن 100 درصد است. در بافت فشار اکسیژن کمتر از 60 است پس sat کاهش می یابد و 75 درصد می شود.
مسئله: با توجه به شکل زیر 100 سی سی خون در دقیقه در جریان است. 20 درصد خون وارد شانت می شود. مقدار اکسیژن در خونی که خارج می شود چقدر است؟
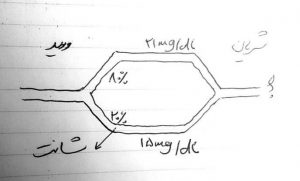
Po2= 80 ×21+20 ×15 =19.8 mg/dl
100
نکته ی این مسئله این است که میزان اکسیژن خون وریدی در شانت به نسبتی که شانت وجود دارد کاهش می یابد.
Ventilation- Perfusion missmatch(V/Q missmatch)
مدل V/Q missmatch توسط آقای وس بنیان گذار فیزیولوژی ریه ابداع شده است. این مدل می تواند مکانیسم هیپوکسی در بیماری های مختلف مثل آمفیزم ، برونشیت مزمن و … را توضیح دهد. شاید این تئوری با واقعیت خیلی سازگار نباشد اما به خوبی مکانیسم هیپوکسی را توجیه می کند.
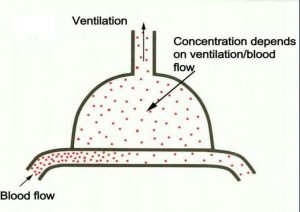
اگر فرض بکنیم طبق شکل باال دانه های قرمز غلظت اکسیژن در داخل آلوئول را نشان دهد ، غلظت اکسیژن به دو عامل بستگی دارد:
-1 چقدر اکسیژن داخل آلوئول وارد می شود.
-2 چقدر جریان خون وجود دارد که این اکسیژن را با خود حمل کند.
پس میزان اکسیژن داخل آلوئول به میزان Ventilation به Perfusion بستگی دارد.
) Ventilation Perfusion matching (
ولی در بیماری ها Ventilation Perfusion mitchmatch ایجاد می شود.
وقتی واحدهای مختلف ریه را می سنجیم به چند واحد بر می خوریم:
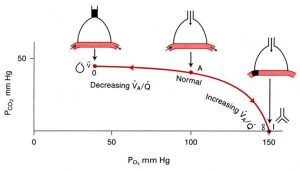
• در واحد نرمال فشار اکسیژن 100 است. فشار کربن دی اکسید40 است. V/Q=1 است.
• در برخی واحد ها اصال اکسیژنی وارد نمی شود و ونتیالسیون صفر است. V=0 و V/Q=0 است.
• در برخی واحد ها اصال خونی وارد نمی شود مثال وقتی که انقباض یا انسداد عروقی رخ داده است. بنابراین پرفیوژن صفر است Q=0. و V/Q=∞ است.
• V/Q بازه ای از صفر تا بی نهایت را شامل می شود.
• وقتی V/Q صفر است، فشار Co2 خون خروجی 45 mmHg است. فشار O2 خون خروجی 40 mmHg است. در واقع فشار Co2 و O2 خون خروجی نسبت به خون ورودی تغییر نمی کند.
• وقتی V/Q=∞ است ، فشار اکسیژن خروجی 150 mmHg است و فشار Co2 خروجی صفر است.
• در واحدهای نرمال V/Q=1 است. در بقیه واحد هایی که دچار V/Q missmatch هستند این نسبت بین صفر تا بی نهایت ممکن است باشد.
در ریه در قسمت تحتانی تهویه بیشتر اتفاق می افتد. خون رسانی هم در قسمت های تحتانی بیشتر است. آیا نسبت V/Q هم به این صورت تغییر می کند؟
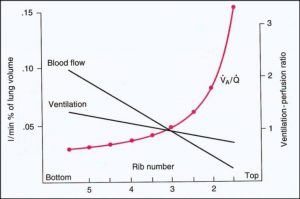
هر چه از قسمت تحتانی ریه به سمت قسمت فوقانی می رویم نسبت V/Q افزایش می یابد. در قسمت تحتانی ریه Ventilation از Bloodflow کمتر است. در حالیکه در قسمت های فوقانی ریه Ventilation از Bloodflow بیشتر است. در واقع هر چه از پایین ریه به سمت باال می رویم هم Ventilation و هم Perfusion کاهش می یابد ولی نه به یک نسبت. کاهش جریان خون بیشتر از کاهش Ventilation است. بنابراین V/Q در قسمت های فوقانی ریه بیشتر است.
نکته: واحدی که V/Q بیشتری دارد ، اکسیژن بیشتری به خون تحویل می دهد.
سوال: در قسمتی که خونی عبور نمی کند )V/Q=∞(چگونه اکسیژن وارد خون می شود؟
پاسخ: این یک مکانیسم فرضی است. بین V/Q=0 و V/Q=∞ واحدهای متعددی وجود دارد. تمام حالت
ها در این بازه قرار دارند. در واقع V/Q=0 و V/Q=∞ دو حالت فرضی هستند و حالت های واقعی بین این دو مقدار وجود دارند.)به ویژه حالت های نرمال و نزدیک به نرمال (
واحدهای فوقانی ریه با V/Q بیشتر اکسیژن بیشتری وارد خون می کنند. واحدهای تحتانی ریه با V/Q کمتر اکسیژن کمتری وارد خون می کنند.
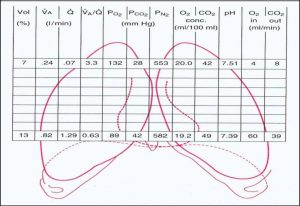
این شکل میزان V/Q واحدهای مختلف و P O2 خون خروجی از آن واحدها و اینکه هر قسمت ریه چه درصدی از حجم کل ریه را به خود اختصاص داده است را نشان داده است.
• قسمت های فوقانی ریه ی راست 7 درصد و قسمت تحتانی 13 درصد از حجم ریه را شامل می شود.
• ونتیالسیون قسمت فوقانی ریه ی راست 0.24 و ونتیالسیون قسمت تحتانی 0.82 را به خود اختصاص می دهد.
• قسمت های فوقانی ریه ی راست 0.07جریان خون و قسمت تحتانی 1.29 جریان خون را به خود اختصاص داده است.
• V/Q در قسمت فوقانی 3.3 و در قسمت تحتانی 0.63 است.
• P O2 در قسمت فوقانی 132 و در قسمت تحتانی 89 است.
• P Co2 در قسمت فوقانی 28 و در قسمت تحتانی 42 است.
• PH در قسمت فوقانی ریه بیشتر از قسمت تحتانی است ، زیرا غلظت Co2 در مناطق فوقانی کمتر است و اسیدیته کمتر است و حالت آلکالوتیک دارد .بنابراین رسوب کلسیم در قسمت فوقانی ریه بیشتر است. در اسیدوز کلسیم در خون حل می شود ولی در آلکالوز کلسیم رسوب می کند)میکرولیتیازیس (.
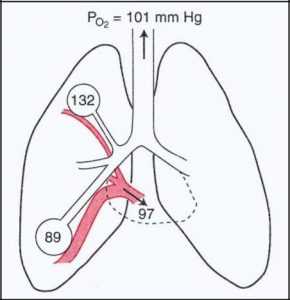
در مناطق فوقانی ریه غلظت اکسیژن بیشتری در جریان خون وجود دارد و در نواحی تحتانی غلظت خون کمتری داریم و آن به خاطر V/Q missmatch است. طبق شکل رو به رو فشار اکسیژن در قسمت فوقانی 132 و قسمت تحتانی 89 است. بنابراین فشار اکسیژن خون خروجی بین 132 و 89 است.
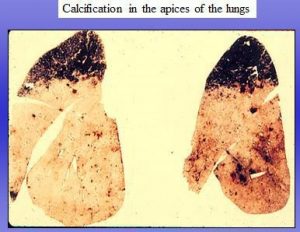
باسیل سل در مناطق فوقانی ریه زندگی می کندوقتی باسیل در فاز نهفته قرار دارد و نمی تواند تکثیر بکند در مناطقی مستقر می شود که اکسیژن بیشتری دارد. این مثال هم نمونه ای از V/Q missmatch است. TB در همه قسمت های ریه می تواند میتواند ساکن شود ولی چون V/Q قسمت های فوقانی ریه بیشتر است در قسمت فوقانی بیشتر ساکن می شود.
میکرولیتیازیس و استقرار بیشتر باسیل سل در قسمت فوقانی ریه دو مثال بالینی از V/Q missmatch است.
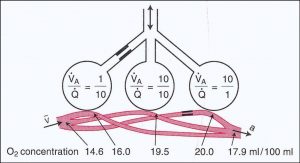
در این شکل سه واحد وجود دارد که V/Q های مختلفی دارند. میزان اکسیژن خون وریدی 14.6 mg/dl است.)همان )15 mg.dl
• در واحدی که = 110 است ، میزان اکسیژن 16 است.
• در واحدی که = 1010 است میزان اکسیژن 19.5 است.
• در واحدی که = 110 است عدد اکسیژن به 20 خواهد رسید.
• میانگین میزان اکسیژن خروجی از سه ورید 18.5 است. اما در واقعیت این میزان کمی کمتر یعنی17.9 است. چرا؟ علت آن میزان V/Q متفاوت است. در یک واحد خون 1 است و در واحد دیگر .10 پس باید میزان جریان خون در محاسبه وارد شود.
= 17.9 375 = 10 × 16 + 10 × 19.5 + 1 × 20
21 10 + 10 + 1
در برخی بیماری ها V/Q missmatch وجود دارد مثل آمفیزم و برونشیت مزمن . در آمفیزم جدار عروق از بین می رود و یک سری از آلوئول ها با هم یکی می شوند. Alveolocapillary membrane از بین می رود.
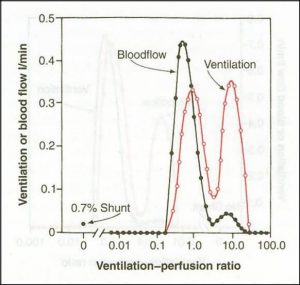
شکل رو به رو Blood flow و Ventilation را در یک ریه ی نرمال نشان می دهد. تقریبا دونمودار یکی هستند)روی هم افتاده اند( و شانت یا V/Q=∞ وجود ندارد.
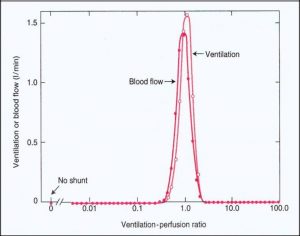
اما در آمفیزم واحد هایی به وجود می آیند که V/Q missmatch دارند )شکل پایین(. برخی واحد ها ventilation دارند ولی Perfusion ندارند. برعکس مناطقی داریم که Perfusion دارند ولی ventilation ندارند و شانت به شمار می روند . )در برونشیت مزمن بیماران هیپوکسی دارند و PCo2 خون آنها باالست ولی ظاهر آنها صورتی است.